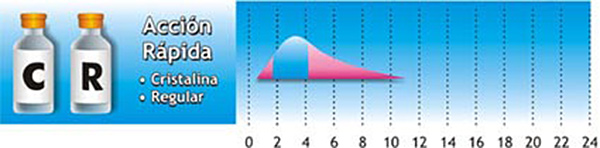
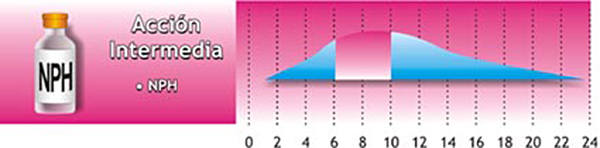
Todas las personas con Diabetes Tipo 1 necesitan inyectarse uno o más tipos de insulina varias veces al día y las personas con Diabetes Tipo 2, en algunos casos, podrían llegar a requerir insulina, como complemento a su tratamiento con medicamentos orales. Cuando las personas se inyectan insulina deben estar atentos a ciertos efectos secundarios que ésta podría ocasionar. Si esto sucede, nuestra recomendación es que consulte de inmediato con su médico tratante, para que busque una solución al problema.
Hipoglicemia o bajos niveles de glucosa en la sangre
La hipoglicemia o baja de azúcar encabeza la lista de efectos secundarios de la insulina. La hipoglicemia es una condición que se presenta cuando los niveles de glucosa en la sangre (glicemia) descienden por debajo de los niveles normales, tornándose en una situación muy peligrosa si estos valores descienden demasiado, lo que puede ocasionar inconsciencia, daños neurológicos irreversibles e incluso la muerte si no se revierte el problema a la mayor brevedad.
Afortunadamente esta situación se puede revertir de manera fácil y rápida ingiriendo fuentes de glucosa de rápida absorción como, (caramelos, bebidas azucaradas, sobrecitos de azúcar, sirope y tabletas o gels de glucosa, entre otros). Por eso, si utiliza insulina, es muy importante que siempre tenga consigo fuentes de glucosa de rápida absorción, esté pendiente de los síntomas de hipoglicemia y apenas sienta alguno actúe de inmediato.
Los síntomas de la hipoglicemia aparecen de manera repentina; éstos son: mareos, sudor frío, confusión, tez pálida, mucha hambre, falta de atención, falta de coordinación, dolor de cabeza, sudoración, somnolencia, respuestas inapropiadas, temblores, mal humor y visión borrosa.
La meta principal debe ser evitar o prevenir los episodios de hipoglicemia. La hipoglicemia se presenta cuando se inyecta demasiada insulina, hace mucho ejercicio, no come lo suficiente, no come en el horario establecido o se salta alguna comida o merienda. Por esta razón es muy importante que se aplique la dosis indicada por su médico, no haga más actividad física de lo establecido y cumpla con su plan nutricional en las cantidades y horario señalado. Una herramienta de gran utilidad para evitar las hipoglicemias, es verificar sus niveles de glucosa en la sangre (glicemia) con frecuencia diaria, especialmente si va a hacer ejercicios, en cuyo caso, se debe monitorear sus niveles de glicemia antes, durante y después del ejercicio.
Otros efectos secundarios que puede producir el uso de insulina
A continuación encontrará la descripción de algunos de estos efectos adversos.
Atrofia o Lipoatrofia: La atrofia, también conocida como lipoatrofia (desgaste de los tejidos grasos debajo de la piel) ocurre generalmente al utilizar insulinas impuras y cuando no se rotan los sitios de inyección.
La Hipertrofia o Lipohipertrofia: (hinchazón o abultamiento del tejido graso) aparece por los efectos de la insulina debido a que puede facilitar la formación del tejido graso de la piel, generando zonas inflamadas y suaves. También pueden ser provocadas por utilizar más de una vez la misma aguja o jeringa y además por no rotar a diario los sitios de inyección.
La atrofia y la hipertrofia suelen no presentar enrojecimiento ni producen dolor. Si usted tiene alguna de estas distrofias (atrofia e hipertrofia) es recomendable que rote diariamente los sitios donde se inyectará insulina, los cuales están ubicados en los brazos, abdomen, muslos y nalgas. Utilice una aguja nueva con cada inyección y no utilice insulinas impuras. Asegúrese de utilizar las nuevas insulinas de procedencia humana o RNA, que se caracterizan por su elevado porcentaje de pureza.
Es muy importante asegurarse que no tenga lugares con atrofia o hipertrofia, en sus sitios de inyección, ya que al inyectarse en ellos la acción de la insulina es impredecible, pudiendo llegar a requerir el doble de la dosis en algunos casos. Por lo tanto, nuestra recomendación es que revise con el tacto que no tenga ningún abultamiento o hundimiento en la piel y de ser así, no utilice ese sitio de inyección hasta que esto desaparezca.
Alergias: Cuando una persona comienza a utilizar insulina, puede tener irritación y picazón en el sitio de inyección. Generalmente, estas reacciones tienden a desaparecer luego de algunas semanas. Por otro lado, las insulinas de hoy en día son más puras y reducen la incidencia de reacciones alérgicas. Si el uso de insulina le produce algún tipo de alergia, asegúrese de utilizar insulinas de procedencia humana ya que éstas tienen un elevado grado de pureza.
Alergia a la insulina: En algunas ocasiones una persona con Diabetes puede ser alérgica a la propia insulina. Estas personas, deberán ser desensibilizadas mediante una terapia de inyecciones con incremento progresivo de dosis, es decir, que se les inyectan pequeñas cantidades de insulina y, poco a poco, se les incrementa la dosis hasta alcanzar la dosis de insulina indicada. Informe a su médico, si tiene una reacción alérgica a la insulina.
Resistencia a la insulina: Para las personas con Diabetes Tipo 1 (insulino-dependiente), la resistencia a la insulina ocurre cuando sus organismos producen mucha cantidad de anticuerpos a la insulina que se inyectan. Las nuevas insulinas pueden reducir este problema.
Para las personas con Diabetes Tipo 2 (no insulino-dependientes), la obesidad es, generalmente, la causa de la resistencia a la insulina. Mantener el peso corporal apropiado, puede ayudar a que las células sean más sensibles a las señales de la insulina y que el problema disminuya.
Aunque la insulina puede ocasionar ciertos efectos secundarios, estos pueden ser resueltos con la ayuda de su médico tratante, por lo que es muy importante que si usted tiene alguno de estos efectos secundarios, consulte con su médico para que busque una solución y así pueda utilizar la insulina sin ningún problema, lo que le permitirá disfrutar de una vida más saludable, productiva y feliz.
Más acerca de …
Todo Acerca de la Insulina
[the-post-grid id=”8899″ title=”Medicación – Insulina”]